Pembiayaan rumah sakit yang paling besar adalah untuk perawatan klinis. Meskipun biaya dapat dilihat dengan mudah dalam sistem keuangan, pelayanan yang diberikan kepada pasien dicatat dalam berbagai sistem klinis dan catatan kertas.
Sebagian ‘pengelolaan keuangan’ dan ‘pemberian pelayanan klinis’ dapat dikelola secara terpisah di unit gawat darurat (satu bagian, masa rawat jangka pendek) dan klinik rawat jalan (kunjungan singkat untuk pelayanan tertentu). Tetapi untuk bagian rawat inap akan jauh lebih kompleks, karena lamanya masa rawat dan jumlah pelayanan yang diberikan pada pasien.
Karena banyaknya kombinasi variabel pasien (misalnya umur, jenis kelamin), diagnosis primer, diagnosis sekunder (komorbiditas), dan intervensi yang dilakukan (misalnya operasi atau prosedur medis), akan sangat sulit untuk menentukan biaya indikatif untuk perawatan tertentu, karena hampir setiap perawatan bersifat unik.
Untuk menyelesaikan masalah pembiayaan (dan menjembatani celah antara pengelolaan keuangan dan pemberian pelayanan klinis), sebagian besar negara-negara OECD telah menerapkan Diagnostic Related Groups (DRG). DRG merupakan sekelompok pasien dengan diagnosis klinis yang sama dan biaya perawatan serupa.
Diagram berikut menggambarkan penghitungan DRG:
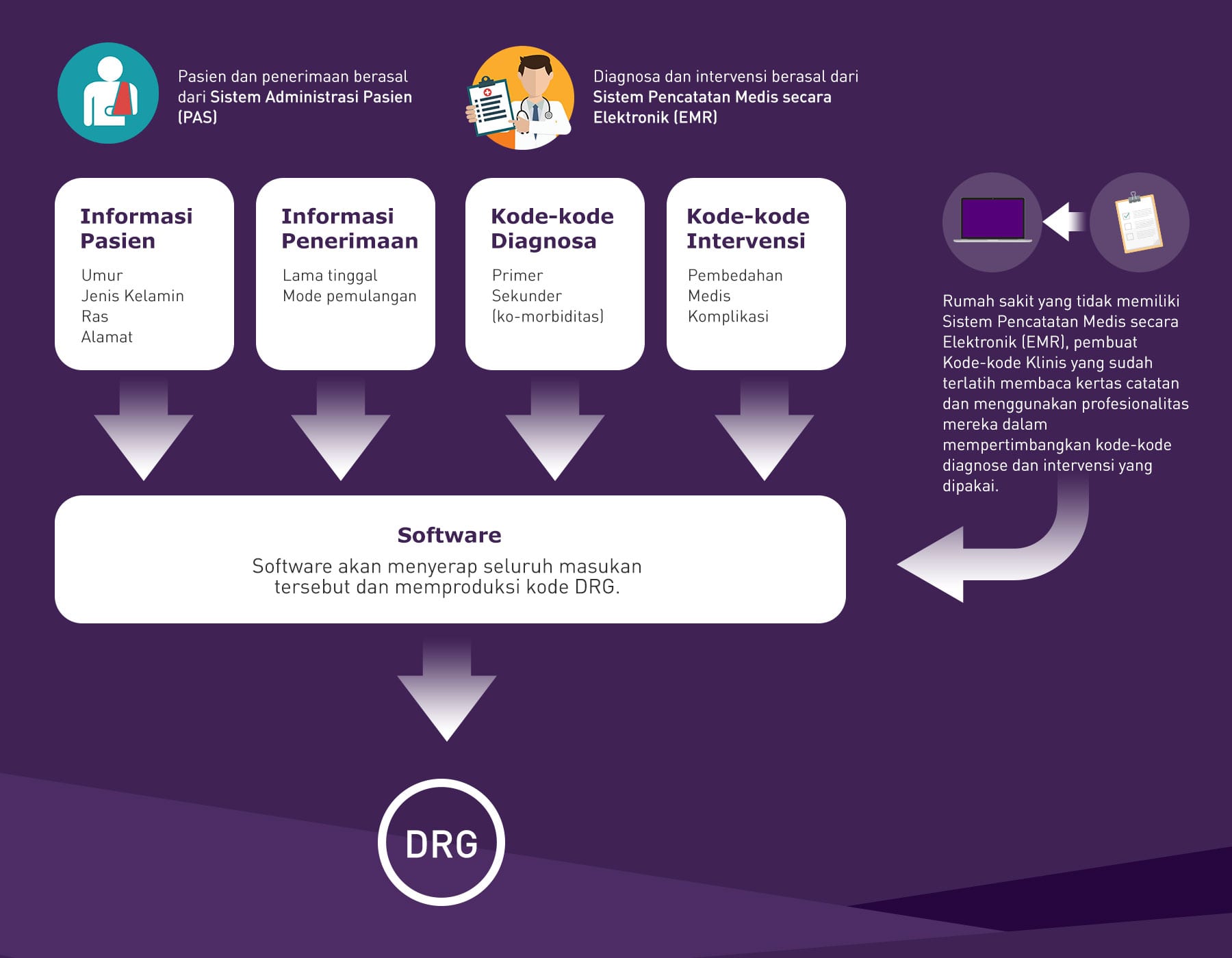
Masing-masing negara memiliki antara 700-900 DRG. Berikut ini adalah dua contohnya:Australia:
– E01B Major Chest Procedure – CCC
– USA: 165 Major Chest Procedure tanpa CC/MCC
Prinsipnya sangat sederhana: bila Anda sudah memperhitungkan biaya tempat tidur rumah sakit, pemeriksaan penunjang, obat-obatan, konsultasi medis dan bedah, ruang operasi, ruang pemulihan, ahli bedah, ahli anastesi, tindakan yang sebenarnya dilakukan tidak terlalu berpengaruh pada biaya. Tetapi bila biaya tindakan cukup signifikan, perlu dibuat kode DRG tersendiri, karena biayanya akan berbeda.
DRG umumnya digunakan oleh departemen kesehatan pemerintah untuk menghitung pendanaan yang akan diterima oleh rumah sakit. Setiap rumah sakit akan menerima dana yang sama untuk suatu DRG (kecuali pada kondisi tertentu). Secara teori, hal ini akan meningkatkan efisiensi, karena rumah sakit akan berusaha menekan biaya di bawah klaim yang akan mereka terima dari pemerintah untuk DRG tersebut. Kecuali pada kondisi tertentu, seharusnya tidak ada alasan biaya perawatan untuk pasien dengan DRG E01B di satu rumah sakit berbeda dengan di rumah sakit lainnya.
Mengapa masalah ini harus menjadi perhatian bagi administrator rumah sakit? Dengan mengelompokan seluruh kegiatan rumah sakit menjadi ‘kode-kode’ pelayanan dalam jumlah yang mudah dikelola, manajemen rumah sakit dapat:
Membandingkan pelayanan klinis dengan biayanya
Penting untuk mengetahui biaya test patologi, ronsen atau satu pak obat-obatan, tetapi tidak kalah pentingnya juga untuk mengetahui biaya untuk mengganti tulang panggul atau pembedahan usus buntu. Menghitung biaya keseluruhan pelayanan, bukan masing-masing item, akan meningkatkan komunikasi antara administrator dengan praktisi klinis/dokter.
Membandingkan biaya antar fasilitas
Terlepas dari kondisi tertentu (misalnya perbedaan tingkat upah regional di satu negara), biaya suatu pelayanan seharusnya sama di semua fasilitas kesehatan. Tidak ada alasan operasi usus buntu tidak dikenai biaya yang sama dimanapun.
Melacak tren biaya dalam suatu periode tertentu
Bila biaya operasional rumah sakit meningkat, sedangkan pembiayaan DRG (pelayanan) tidak, kenaikan biaya tersebut bukan akibatk perubahan perawatan yang diberikan. Bila biaya suatu pelayanan tertentu naik, tetapi tidak ada perubahan pada proses pemberian layanan, biaya perawatan patut diteliti kembali.
Untungnya, daftar DRG dan aturan penghitungannya sudah banyak tersedia. Memang ada biaya lisensi yang harus dibayar, tetapi jauh lebih murah dibandingkan dengan harus membuat sendiri dari nol.
Di Indonesia, BPJS sudah menerapkan INA CBGs sebagai DRG yang digunakan dalam proses tagihan dan klaim. Jika rumah sakit sudah menggunakan SIMRS, integrasi dengan sistem BPJS akan sangat membantu, mulai dari proses pendaftaran termasuk pembuatan SEP, hingga pemrosesan tagihan di mana diagnosis klinis akan dipetakan dengan DRG pada INA CBGs untuk mendapatkan besaran tanggungan. Sangat penting untuk memastikan vendor SIMRS sudah menyediakan integrasi yang lancar dan terus diperbarui setiap kali BPJS mengubah aturan maupun prosedur operasional.










